新药研发领域一直存在一个令人头疼的困境:动物实验里表现优异的药物,到了人体临床试验阶段却频频“翻车”。
一项研究数据显示,高达92.3%的癌症药物在动物实验中既有效又安全,可进入人体试验后失败率却接近90%,每年仅因此造成的研发资源浪费就超过百亿元。
如何打破这种“动物有效、人体无效”的僵局,减少资源浪费、加速新药上市?答案看似科幻,实则已逐步落地——直接在体外构建的人体微型器官模型上测试药物,而这项技术的核心载体,就是器官芯片。
它不是真正的人体器官,而是借助芯片技术和生物工程,在体外复刻的“迷你器官”,能高度模拟人体器官的生理环境和功能。
器官芯片的运作原理并不复杂,我们以肺芯片为例,就能清晰看懂它的精妙设计。
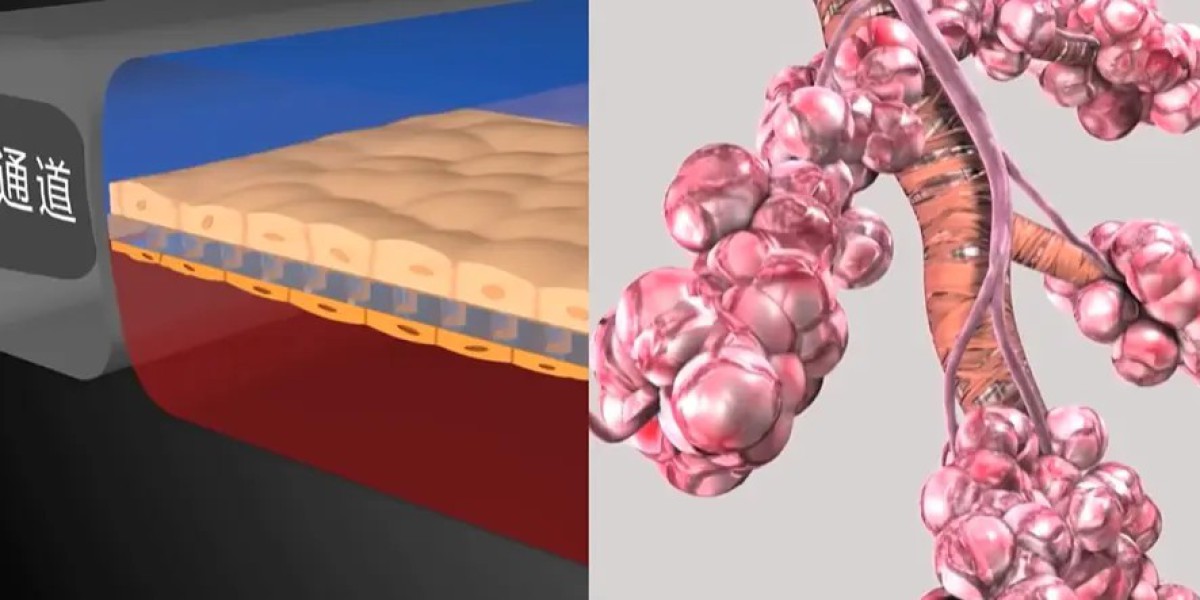
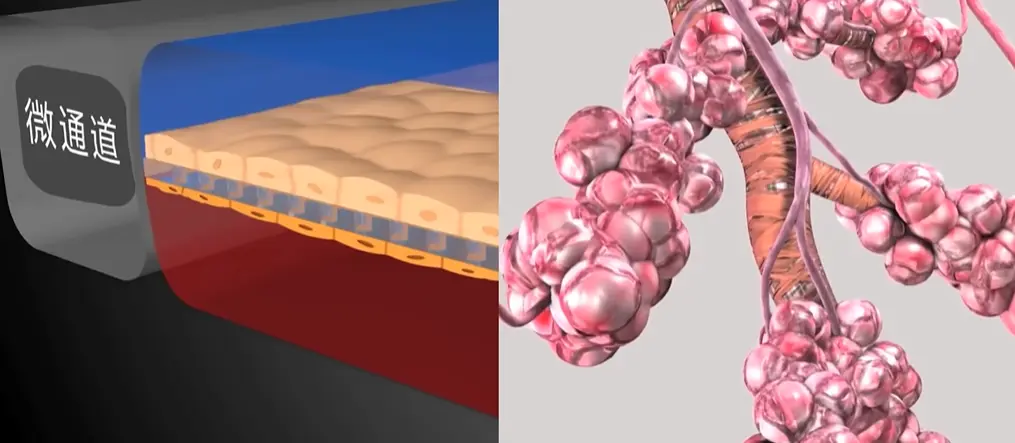
它的载体是一块小小的透明芯片,上面刻满了肉眼看不见的微小通道,这些通道相互连接,构成了一套精密的微流控系统,相当于为“迷你肺部”搭建了基础框架。
在这套系统的核心位置,有一层极薄的多孔膜,这层膜就像一道特殊的“隔墙”,把芯片上的一条主通道分成了上下两个独立腔室。
研究人员会在多孔膜的上表面培养肺细胞,模拟人体肺部的肺泡结构;下表面则培养血管细胞,还原肺部的血管环境。
多孔膜的特殊结构,能让上下两层细胞像在人体内一样“紧密为邻”,隔着膜相互交流、传递信号,最大程度还原人体肺部的细胞互动状态。
不仅如此,芯片还能通过精准控制,让两侧的微通道自动进行抽气和充气操作,这种操作会产生轻微的拉伸和挤压力,刚好能模仿人类呼吸时肺泡有节奏的膨胀与收缩,完全复刻肺部的呼吸生理动作。
为了让模拟环境更贴近人体实际,研究人员还会在肺细胞上方的腔室通入空气,模拟人体吸入的气体环境;在血管侧的下方通道中,通入含有人体白细胞的培养液,以此替代人体血液。
如果要模拟肺部感染场景,只需在气道一侧引入病菌,后续就能实时观察整个免疫反应过程。这种设计让肺芯片不再是简单的细胞培养载体,而是能还原肺部生理功能和病理反应的“微观模拟场”。
相较于传统动物实验,器官芯片最大的优势之一,就是能实现实验过程的实时可视化观测。
在模拟肺部感染的实验中,研究人员不需要复杂的检测流程,就能像看现场直播一样,清晰观察到白细胞的完整行动轨迹——从穿过血管细胞,再通过多孔膜,最终抵达肺部感染区域,进而吞噬病菌的全过程。
这种实时观测能力,能让研究人员直观掌握细胞间的互动、病理反应的发展以及药物作用后的变化,避免了传统实验中“只能靠样本检测推断过程”的局限性。
器官芯片能高度模拟人体器官的生理环境,其测试结果比动物实验更贴近人体实际情况。动物的生理结构、代谢机制与人类存在天然差异,这也是很多药物在动物身上有效、在人体中失效的核心原因。
而器官芯片基于人体细胞构建,能还原人体器官的核心功能和反应,用它进行药物测试,能更精准地判断药物的有效性和安全性,大大降低后续人体临床试验的失败风险。
凭借高度模拟人体器官的能力,器官芯片为药物测试带来了革命性变化,让整个流程变得更快、更准、成本更低。
传统动物实验周期长、成本高,且无法精准预判人体反应;而器官芯片能在体外快速开展测试,缩短实验周期,同时减少实验动物的使用,降低研发成本。
其测试结果的可靠性,能帮助研发人员提前筛选出更有潜力的药物,淘汰无效候选药物,避免后续大量研发资源的浪费。
除了药物测试,器官芯片的应用前景还十分广阔。未来,它不仅有望终结新药研发“动物实验先行”的百年传统,改变整个生物医药行业的研发模式;还能在疾病建模、病理机理研究等领域发挥重要作用。
比如通过构建特定疾病的器官芯片模型,研究人员能更深入地探究疾病的发生、发展机制,为疾病诊断和治疗方案的制定提供更精准的依据。
从解决新药研发的现实困境,到为生命科学研究提供新工具,器官芯片用微观技术搭建起了“体外人体模型”的桥梁。
它打破了传统实验的局限,让药物研发和疾病研究更高效、更精准,也为生物医药行业的发展开启了全新篇章,未来有望为人类健康事业带来更多突破性贡献。